Antifosfolipidni sindrom
Dosedanje razumevanje, vzroki, simptomi, zapleti in obvladovanje APS
Antifosfolipidni sindrom (APS) je redka avtoimunska motnja, pri kateri telo proizvaja protitelesa proti fosfolipidom, ki vplivajo na krvne celice in na celice sten krvnih žil v arterijah in venah. APS protitelesa poškodujejo fosfolipide, vrsto maščobe med dvema mamebranama celic, zato se krvne celice med seboj lepijo – od tod poimenovanje sindrom lepljive krvi – in ustvarijo se krvni strdki (tromboza), saj ta protitelesa spodbujajo aktivacijo endotelnih celic (celice, ki obdajajo krvne žile), trombocitov (krvne ploščice) in monocitov, kar vodi v hiperkoagulabilno stanje, v povečano strjevanje krvi.
Nastali strdki zožijo ali popolnoma zamašijo krvne žile tako velike kot tiste najdrobnejše – mikroožilje, kar zmanjša dotok kisika in hranil v tkiva, pride do ishemije (pomanjkanje oskrbe tkiv s krvjo) in hipoksije (pomanjkanje kisika v tkivih), kar ima pogosto za posledico simptome kronične utrujenosti. Tako APS pozvroča poškodbe na organih, trajne nevrološke okvare, odpovedi organov, tudi možganske kapi, miokardni infarkt, možen je tudi infarkt nadledvične žleze, pa tudi usodne zaplete v nosečnosti.
Ker antifosfolipidna protitelesa motijo normalno delovanje endodteljiskih celic, se zmanjša proizvodnjo dušikovega oksida (NO) – molekule, ki širi žile in zagotavlja uravnotežen pretok krvi. Hkrati sprožijo vnetne procese s sproščanjem citokinov (npr. TNF-α, IL-6), ki povečajo prepustnost žil in privabljajo vnetne celice, kar dodatno poslabša preskrbo tkiv s kisikom. Ker se sporži proizvodnja reaktivnih kisikovih vrst (ROS), te dodatno poškodujejo celice in govorimo o oksidativnem stresu. Znano je, da večina ROS nastane v transportni verigi elektronov (electron transport chain – ETC), ki je prisotna v notranji mitohondrijski membrani, kjer nastaja adenozin trifosfat (ATP), ki služi kot vir energije pri različnih procesih; pogosto jo imenujejo tudi “molekularna valuta” znotrajceličnega prenosa energije.
Ženske z APS so izpostavljene zapletom v nosečnosti, saj se APS protitelesa lahko vežejo na posteljico (placento) in povzročijo tvorbo mikrostrdkov v placentarnih žilah. Posledica je placentarna insuficienca – zmanjšan dotok krvi in kisika do ploda, kar vodi do spontanih splavov, preeklampsije, intrauterne retardacije rasti ploda in tudi smrt ploda.
Najpogostejši dejavniki tveganja za APS so genetska nagnjenost k avtoimunim boleznim, bakterisjke in virusne okužbe, druge avtoimune bolezni, revmatoidni artritis, sistemski eritematozni lupus in različne hormonske spremembe, tudi tiste, ki se pojavijo med nosečnostjo ali pri uporabi oralne kontracepcije.
Simptomi APS se lahko razlikujejo glede na lokacijo in pojavnost krvnih strdkov, ki so prisotni kjerkoli, tako v velikih žilah, kot v mikoroožilju. Simptomi APS vključujejo: globokovensko trombozo (GVT) v nogah, pljučno embolijo (PE); strdki v pljučih so pogosta manifestacija APS; velik delež bolnikov z APS ima tudi kronično obstruktivno pljučno bolezen (KOPB). Krvni strdki v arterijah, ki oskrbujejo možgane, lahko povzročijo možgansko kap ali prehodni ishemični napad (TIA). Lahko se pojavijo tudi pogosti močni glavoboli, migrene, kognitivne disfunkcije, možni so tudi epileptični napadi.
Nedavne študije so pokazale povezavo med APS in atrofijo hipokampusa, ki je vidna na slikanju z magnetno resonanco (MRI) glave. Hipokampus je predel možganov, ki sodeluje pri konsolidaciji informacij iz kratkoročnega v dolgoročni spomin in pri prostorskem spominu za orientacijo. Atrofija hipokampusa vodi do kognitivnih motenj in večjih težav s spominom vse do izgube spomina.
Možni so zapleti na području srca, poškodbe srčnih zaklopk in srčno popuščanje. Manifestacije so tudi na koži kot livedo reticularis (lisasta, škrlatna obarvanost kože) in morebitne kožne razjede. Medicina je še posebaj pozorna na zaplete v nosečnosti, ponavljajoče se spontane splave, mrtvorojenost ploda in na druge z nosečnostjo povezane zaplete, kot sta preeklampsija in insuficienca placente. Komorbidnosti APS s hormonskimi motnjami so številne.
Hormonska neravnovesja lahko izzovejo APS, lahko poslabšajo simptome APS in obratno, APS vpliva na motnjo delovanja hormonov, kar prispa k razvoju drugih avtoimunskih motenj. Nizke ravni estrogena, ki ima vlogo pri uravnavanju imunskega sistema, kot tudi pomanjkanje testosterona tako pri moških kot pri ženskah, lahko povečajo tveganje za trombozo pri posameznikih z APS. Pozornost je usmerjena tudi v nadledvične žleze, tovarne nekaterih hormonov kot so kortizol, aldosteron in adrenalin.
Če so nadledvične žleze poškodovane zaradi strdkov v mikroožilju žleze, ki ne dobijo dovolj kisika, nadledvičnice ne morejo pravilno proizvajati hormonov, to vodi do insuficience nadledvične žleze (Addisonova bolezen), kjer se lahko pojavijo simptomi skrajne utrujenosti, omotica, izguba telesne mase, nizek krvni tlak, večja želja po soli. V skrajnem primeru lahko nastopi infarkt nadledvične žleze. V redkih primerih lahko APS povzroči krvavitev iz nadledvične žleze (hemoragija). To se pogosto zgodi, ko strdek blokira pretok krvi, kar vodi do povečanja pritiska in razpokanja žile, kar tudi moti proizvodnjo hormonov.
Motenje delovanja organov in sistemov povezanih z APS so pestre prav zaradi mikrotromboz in z njimi povezane hipoksije. Tudi pri bolnikih s Crohnovo boleznijo obstaja večje tveganje za razvoj APS, od tega se pri 1 % razvije redek, a smrtno nevarni katastrofalni APS (CAPS). Pomanjkanje encimov, ki sodelujejo pri presnovi homocisteina, kot je metilenetetrahidrofolat reduktaza (MTHFR), lahko poslabšajo razgradnjo homocisteina in so povezane z napakami v presnovi folata (vitamin B9). Pri bolnikih z APS trombotično tveganje poveča tudi povišana raven homocisteina in mutacije MTHFR gena C677T in A1298C, ki sinergirajo z APS protitelesi (aPL).
Trenutno ni zdravila za APS, a je stanje mogoče obvladati z zdravili za preprečevanje nastajanja krvnih strdkov z antikoagulacijsko terapijo in imunomodulatorji (na primer bromelain), ki zmanjšajo tveganje za hipoksijo in njenih posledic. Pozornost je treba posvetiti tudi številnim soprisotnim boleznim in motnjam, ki jih je treba ustrezno diagnosticirati in zdraviti. Kontaktni in dinamični ekipni športi za bolnike z antikoagulacijskim zdravljenjem so odsvetovani zaradi možnih notranjih krvavitev ob udarcih, telesna aktivnost pa mora biti prilagojena vsakemu posamezniku posebaj. Priporoča se kvaliteten počitek in tiste vrste telesna aktivnost, ki podpirajo optimalno delovanje telesa.
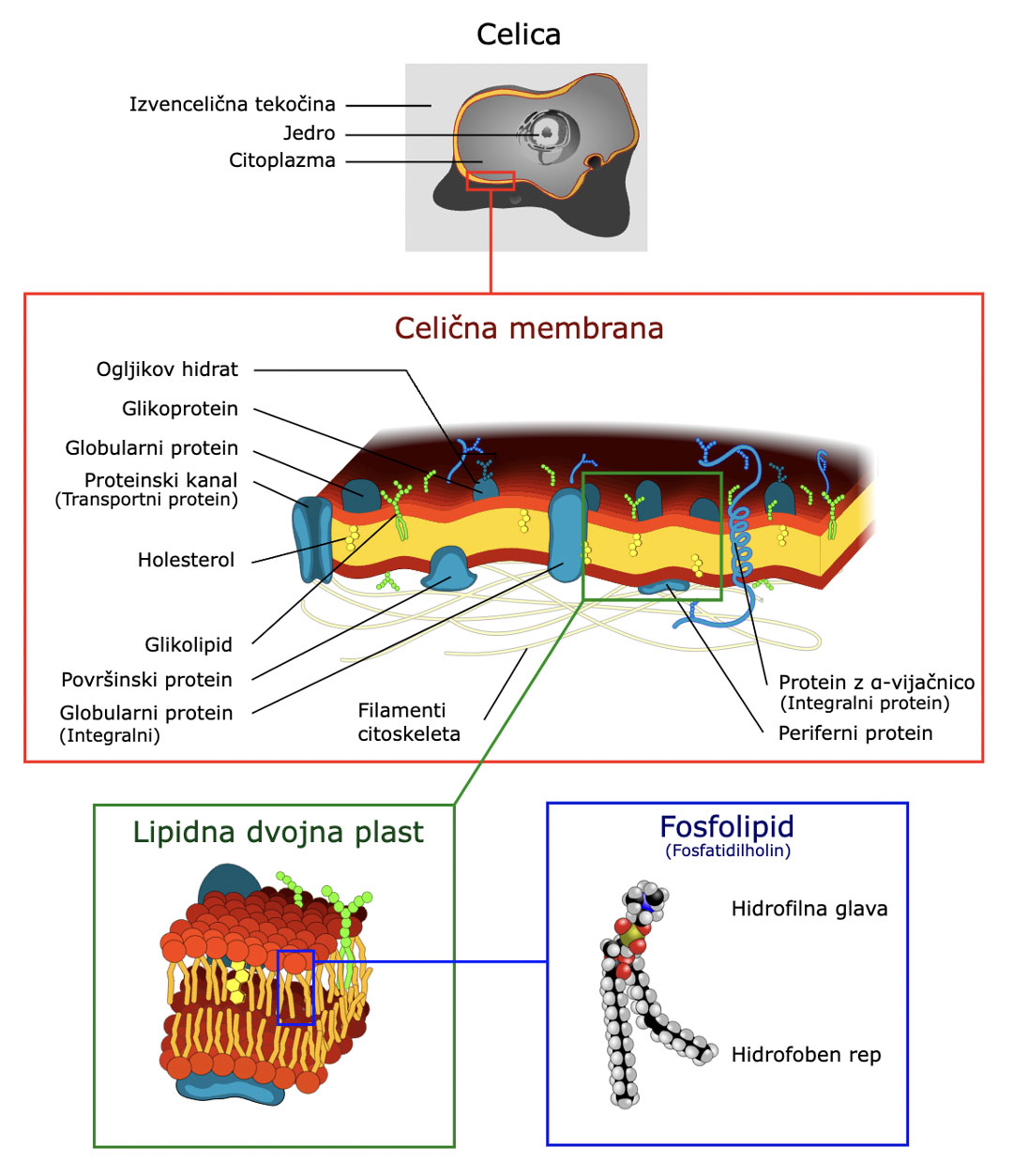
Spodaj je slikovni prikaz fosfolipida
Reference:
1. Antiphospholipid Syndrome; Jean G. Bustamante, Amandeep Goyal, Preeti Rout, Mayank Singhal, 2024 (https://www.ncbi.nlm.nih.gov/books/NBK430980/)
2. An update on inflammation in antiphospholipid syndrome (APS); Amala Ambati, Yu Zuo, Jason S. Knight, 2023 (https://pmc.ncbi.nlm.nih.gov/articles/PMC9877197/)
3. Adrenal involvement in the antiphospholipid syndrome: clinical and immunologic characteristics of 86 patients; Gerard Espinosa, Eugénia Santos, Ricard Cervera, Jean-Charles Piette, Gloria de la Red, Víctor Gil, Josep Font, Robert Couch, Miguel Ingelmo, Ronald A. Asherson, 2003, (https://pubmed.ncbi.nlm.nih.gov/12640187/)
4. Comparative incidence of pregnancy outcomes in treated obstetric antiphospholipid syndrome: the NOH-APS observational study; Sylvie Bouvier, Éva Cochery-Nouvellon, Géraldine Lavigne-Lissalde, Érick Mercier, Tess Marchetti, Jean-Pierre Balducchi, Pierre Marès, Jean-Christophe Gris, 2014 (https://ashpublications.org/blood/article/123/3/404/32315/Comparative-incidence-of-pregnancy-outcomes-in)
5. Crohn’s Disease Causes a Catastrophe; Anam Khan, Yamini Natarajan, Joseph Sellin, 2015 (https://pmc.ncbi.nlm.nih.gov/articles/PMC4435412/)
6. Antiphospholipid Antibodies Syndrome Associated with Hyperhomocysteinemia Related to MTHFR Gene C677T and A1298C Heterozygous Mutations in a Young Man with Idiopathic Hypoparathyroidism (DiGeorge Syndrome); Carmelo Nucera, Mario Vaccaro, Mariacarla Moleti, Carmen Priolo, 2005 (https://www.researchgate.net/publication/7183471_Antiphospholipid_Antibodies_Syndrome_Associated_with_Hyperhomocysteinemia_Related_to_MTHFR_Gene_C677T_and_A1298C_Heterozygous_Mutations_in_a_Young_Man_with_Idiopathic_Hypoparathyroidism_DiGeorge_Syndr)